Ministerstvo zdravotnictví nově přechází na doménu mzd.gov.cz. Více informací.
Veřejná konzultace k aktualizovaným implementačním plánům Strategického rámce Zdraví 2030
Ministerstvo zdravotnictví dne 5. srpna 2020 otevírá veřejnou konzultaci k aktualizovanému návrhu implementačních plánů, které představují hlavní prováděcí dokumenty Strategického rámce rozvoje péče o zdraví v České republice do roku 2030 (dále jen „Strategický rámec Zdraví 2030“, dostupný na Zdravi2030). Implementační plány představují hlavní prováděcí dokumenty Strategického rámce Zdraví 2030, které mohou být doplněny dílčími strategickými a prováděcími dokumenty, jako jsou národní akční plány či samostatné strategie.
Strategický rámec Zdraví 2030 představuje základní resortní koncepční materiál s meziresortním přesahem a udává směr rozvoje péče o zdraví obyvatelů České republiky v příštím desetiletí.
V souvislosti s COVID-19 MZ přehodnotilo strategický směr českého zdravotnictví do roku 2030 nastavený ve Strategickém rámci Zdraví 2030, který byl schválen vládou ČR usnesením 817/2019 dne 18. listopadu 2019, a s ohledem na předpokládané zdravotní a ekonomické dopady koronavirové krize zohlednilo aktuální dění rovněž v prioritách resortu. Aktualizované znění Strategického rámce Zdraví 2030 bylo schváleno vládou dne 13. července 2020 usnesením č. 734/2020.
Změny ve Strategickém rámci Zdraví 2030 se týkají doplnění relevantních dat do analytické části, a především je upravena návrhová část dokumentu, kde jsou stávající strategické cíle upraveny zejména s ohledem na ochranu obyvatelstva na:
- ochrana a zlepšení zdraví obyvatel
- optimalizace zdravotnického systému s ohledem na zvýšení jeho schopnosti reagovat na nové výzvy
- podpora vědy a výzkumu
Uvedené strategické cíle se dále rozpadají na 7 specifických cílů, které kopírují investiční a neinvestiční priority MZ pro programové období politiky hospodářské, sociální a územní soudržnosti EU 2021+.
S ohledem na aktuální epidemiologickou situaci došlo k úpravě specifického cíle 1.2 Prevence nemocí, podpora a ochrana zdraví; zvyšování zdravotní gramotnosti a dalších relevantních částí ostatních specifických cílů (2.2 Personální stabilizace resortu zdravotnictví, 2.3 Digitalizace zdravotnictví a 3.1 Zapojení vědy a výzkumu do řešení prioritních úkolů zdravotnictví).
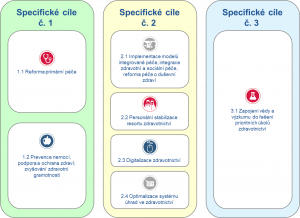
Specifické cíle jsou v rámci 6 implementačních plánů rozpracovány na dílčí cíle, které formulují konkrétní kroky a opatření, vedoucí k realizaci daného dílčího a tím i specifického (a strategického) cíle. Zároveň ale všechny dohromady pojímají zdravotní péči jako komplexní oblast, která reprezentuje zdraví jako esenciální podmínku prosperity jednotlivce i celé společnosti.
Implementační plány blíže popisují daný specifický cíl a poskytují informace o hierarchické struktuře prací, harmonogramu a plánovaném rozpočtu, základním souboru sledovaných indikátorů, řídicí a organizační struktuře implementace, systému řízení rizik, systému monitorování a evaluací a také o komunikačním plánu.
Stejně jako Strategický rámec Zdraví 2030 jsou i implementační plány živými dokumenty, které reagují na změny vnějšího prostředí a na poznatky z realizace, a podle toho provádí jednotlivé aktivity. Důsledkem vývoje, reakce na nové poznatky či na identifikovanou potřebu, mohou být změnová opatření, jež mohou vyústit v potřebu aktualizace dílčích cílů nebo aktivit vedoucích k jejich realizaci.
Vzhledem ke specifickému charakteru zdravotnického výzkumu není specifický cíl Zapojení vědy a výzkumu do řešení prioritních úkolů zdravotnictví ošetřen implementačním plánem, ale koncepcí zdravotnického výzkumu, která bude vycházet z priorit Národní politiky výzkumu, vývoje a inovací České republiky 2021+ v gesci Rady vlády pro výzkum, vývoj a inovace.
Implementační plány
- Reforma primární péče
- Prevence nemocí, podpora a ochrana zdraví; zvyšování zdravotní gramotnosti
- Implementace modelů integrované péče, integrace zdravotní a sociální péče, reforma péče o duševní zdraví
- Personální stabilizace resortu zdravotnictví
- Digitalizace zdravotnictví
- Optimalizace systému úhrad ve zdravotnictví
1.1 Reforma primární péče
Primární péče je základem fungujícího zdravotnictví ve vyspělých zemích. Má zásadní vliv na zdravotní stav celé populace a dlouhodobou ekonomickou udržitelnost celého zdravotního systému. Dobře pracující, motivovaný a maximem možných kompetencí vybavený praktický lékař je základním kamenem zdravotního systému. Cílem reformy primární péče musí být její postupná proměna a posílení, tak aby byla schopna poskytovat v maximálním rozsahu co nejširší, a přitom kvalitní péči snadno dostupnou pacientovi. Rozšíření kompetencí musí umožnit praktickému lékaři poskytovat maximum možné péče, které je odborně a technicky schopen.
1.2 Prevence nemocí, podpora a ochrana zdraví; zvyšování zdravotní gramotnosti
Každoročně v zemích EU umírá předčasně více než 1,2 milionu osob. ČR má přitom míru úmrtí na preventabilní onemocnění zřetelně vyšší (285 na 100 000 obyvatel) než je průměr EU28 (216 na 100 000 obyvatel). Tento stav je mimo jiné důsledkem snížené zdravotní gramotnosti obyvatel, jisté rezistence části obyvatel k preventivním programům a vysoké míry vlivu rizikových faktorů na českou populaci. Specifický cíl usiluje o funkční, legislativně a metodicky ukotvený systém programů podpory zdraví, zdravotní gramotnosti a programů zaměřených na časný záchyt vážných onemocnění v rizikových skupinách osob.
Význam specifického cíle 1.2. je důležitý nejen v kontextu s řešením pandemie COVID-19, ale vychází zejména z dostupných mezinárodních srovnání a provedených národních statistických šetření. V souhrnu lze konstatovat, že i přes velmi dobré zvládnutí řešení pandemie COVID-19, zlepšení situace ve zdravotní gramotnosti a míru zapojování občanů do preventivních programů, je úroveň zdravotní gramotnosti zejména v některých skupinách populace nedostatečná a rizikové faktory a pro zdraví a rizikové vzorce chování mají v české populaci stále velmi výrazný vliv. Implementační plán 1.2 Prevence nemocí, podpora a ochrana zdraví; zvyšování zdravotní gramotnosti doznal v rámci aktualizace nejvíce změn.
2.1 Implementace modelů integrované péče, integrace zdravotní a sociální péče, reforma péče o duševní zdraví
V ČR přibývá osob, které se dlouhodobě nacházejí v nepříznivém zdravotním stavu, což zvyšuje jejich nároky na zdravotní a sociální služby poskytované současně, a to v různé intenzitě a měnícím se poměru. Delší doba dožití je často spojena s dlouhým obdobím jedné a nezřídka více chronických chorob, které mají významný negativní dopad na kvalitu života zejména starších občanů, podílejí se výrazně na spotřebě péče z hlediska požadovaných kapacit i financí a vážou rostoucí počet vysoce kvalifikovaných lékařských i nelékařských odborníků. Je zřejmé, že je nutné se soustředit jak na lepší koordinaci zdravotní péče zejména o chronicky nemocné, tak na propojení systému zdravotních a sociálních služeb, protože v rámci jejich legislativně i funkčně odděleného poskytování nelze adekvátně reagovat na měnící se potřeby osob s různou mírou závislosti.
Specifický cíl usiluje o to, aby byly všem občanům ČR v dlouhodobě nepříznivém zdravotním stavu (v důsledku chronických a nevyléčitelných chorob, stárnutí apod.), zaručeny spravedlivé příležitosti k užívání zdravotních a sociálních služeb současně, a to v různé intenzitě a měnícím se poměru dle potřeb a ve všech potřebných formách (od ambulantních, terénních, poskytovaných ve vlastním sociálním prostředí, po lůžkové/pobytové, využitelné pro přechodné či trvalé řešení životní situace klienta), a to po celý životní cyklus občanů České republiky. Široká oblast zahrnuje celé spektrum témat od deinstitucionalizace dětských domovů až po péči o nemocné demencí a pokračující Reformu péče o duševní zdraví.
2.2 Personální stabilizace resortu zdravotnictví
Personální zajištění zdravotních služeb je jedním ze slabých míst veřejného zdravotního systému. Vyznačuje se především nedostatečnou kapacitou praktických lékařů a značně omezenou dostupností primární a stomatologické péče zejména v odlehlých oblastech země, což nadále přispívá k regionálním rozdílům ve kvalitě života obyvatel. Stejným nedostatkem trpí všechny lékařské obory a v nemenší míře i nelékařské zdravotnické profese, jako jsou např. všeobecné sestry.
Cílem personální stabilizace resortu zdravotnictví je zabezpečení dostatečných kapacit veškerého personálu, jak lékařského, tak i v ostatních nelékařských zdravotnických profesích. Nejde pouze o zabezpečení odpovídajícího početního stavu, ale také o jeho strukturu, rozložení v profesích i celoplošné pokrytí z hlediska regionů. K tomu patří i dlouhodobě udržitelný rozvoj personálních kapacit českého zdravotnictví. V souvislosti s pandemií Covid -19 byla v implementačním plánu akcentována také problematika personálního zajištění orgánů ochrany veřejného zdraví. Tento implementační plán bude do veřejné konzultace vložen dodatečně dne 12. srpna 2020 s prodlouženým termínem ukončení.
2.3 Digitalizace zdravotnictví
Mezi prioritní oblasti, které mají v současné době nejvyšší potenciál pro zlepšení zdraví obyvatel ČR a zároveň jsou klíčové pro vyrovnání se s aktuálními trendy socioekonomického rozvoje tj. demografickými změnami a rychlým technickým a technologickým pokrokem, patří digitalizace zdravotnictví. Digitalizace zdravotnictví bude více sloužit k podpoře reformy zdravotních služeb a přístupu k nim, digitální technologie posílí možnosti jednotlivců pečovat o vlastní zdraví a zároveň podpoří celkovou efektivnost zdravotního systému.
Digitální technologie a inovace usnadní dosažení strategických záměrů v oblasti veřejného zdraví. Inovativní digitální řešení napomůžou podpoře zdraví a kvality života občanů a umožní účinnější způsoby organizace a poskytování zdravotních a sociálních služeb.
2.4 Optimalizace systému úhrad ve zdravotnictví
České zdravotnictví se nachází pod značným ekonomickým tlakem, který je dán sílícími požadavky na zvyšování platů a mezd pracovníků, hustotou sítě poskytovatelů s často neoptimálním rozložením kapacit a prudce nastupujícími novými technologiemi včetně velmi nákladných genových terapií.
Zajištění dlouhodobě udržitelného financování zdravotnictví je zásadním úkolem, který podmiňuje dostupnost, kvalitu i výsledky zdravotní a zdravotně sociální péče pro všechny občany ČR. Jde o oblast, která primárně vyžaduje meziresortní spolupráci, neboť udržitelné transparentní financování zdravotní péče není pouze otázkou objemu prostředků na příjmové straně veřejného zdravotního pojištění, ale zahrnuje také zvyšování efektivnosti poskytovaných služeb prostřednictvím změn kompetencí, plánování příjmů a výdajů a zvyšování stability vícezdrojovým financováním a rovněž nutné změny v organizaci zdravotních služeb, včetně plánování služeb na zdravotně-sociálním pomezí.
Vzhledem k různé úrovni rozpracovanosti jsou implementační plány vkládány do veřejné konzultace postupně.
Subjekty, které chtějí podat své připomínky a podněty je mohou zaslat na adresu verejna.konzultace@mzcr.cz.
Veřejná konzultace pro implementační plány 1.1, 1.2, 2.1, 2.3, 2.4 bude otevřena do 18. srpna 2020, pro implementační plán 2.2, který byl do veřejné konzultace vložen dne 11. srpna 2020 pak bude otevřena do 25. srpna 2020 .